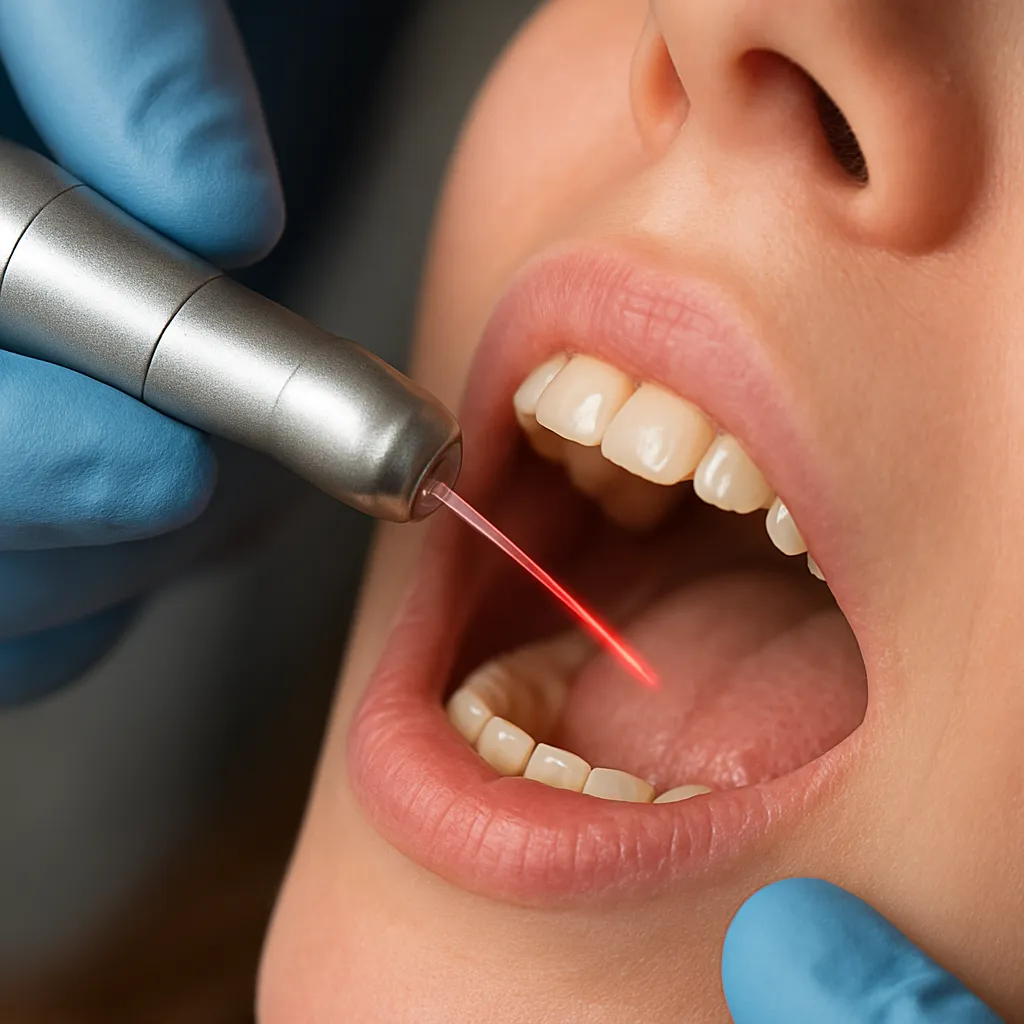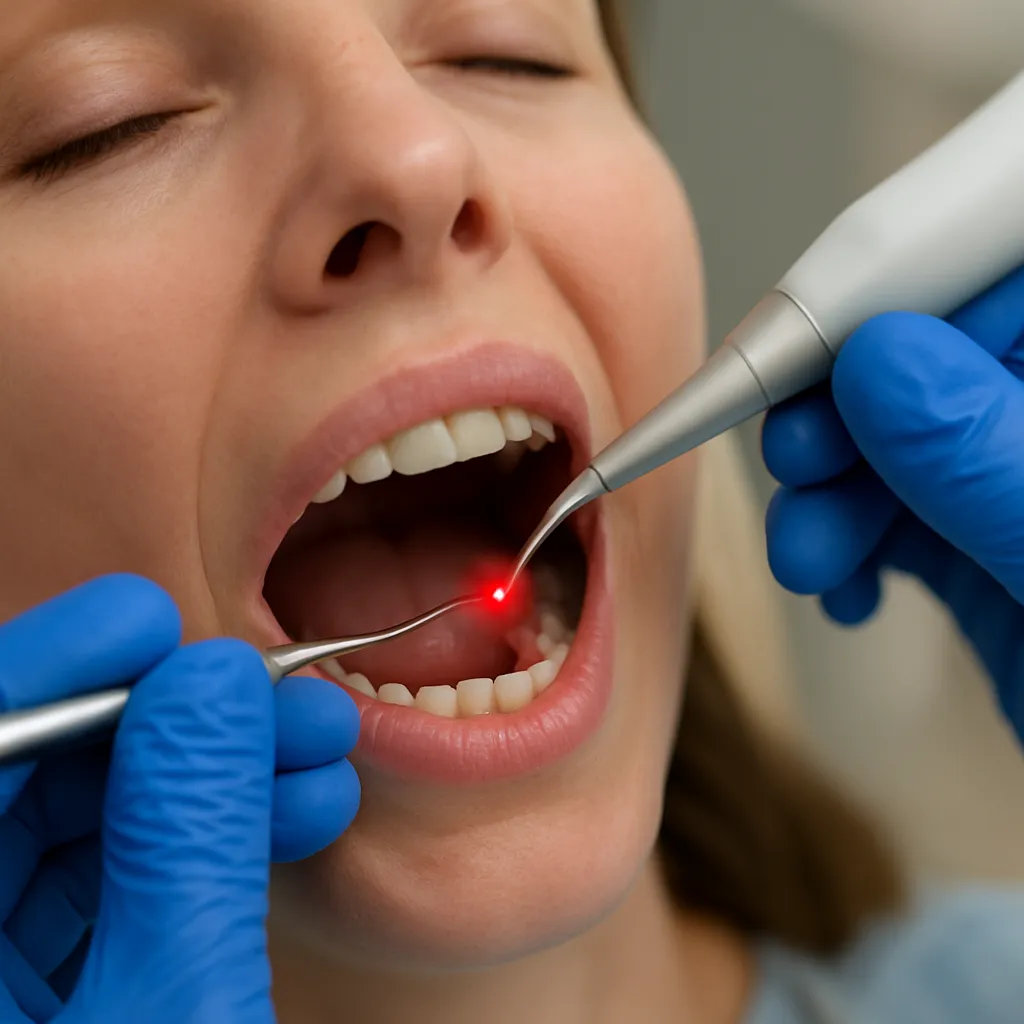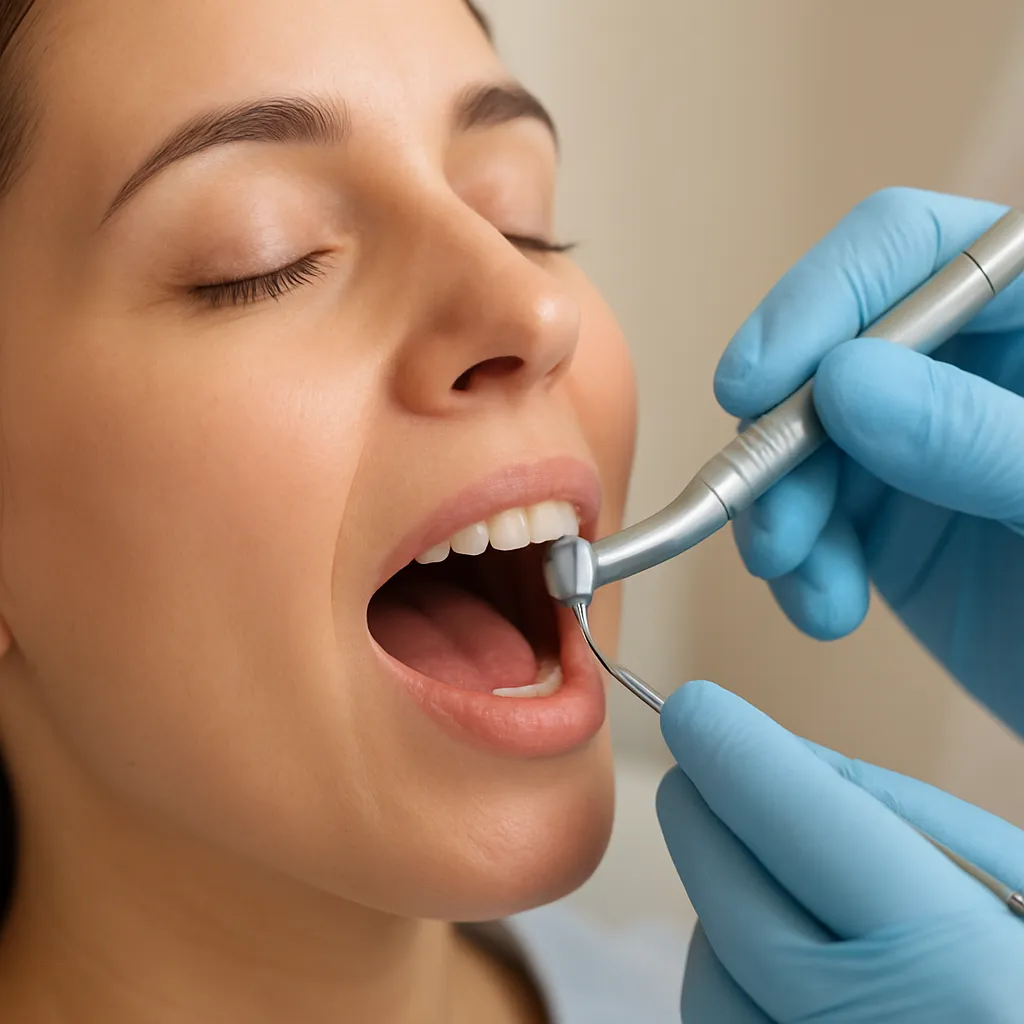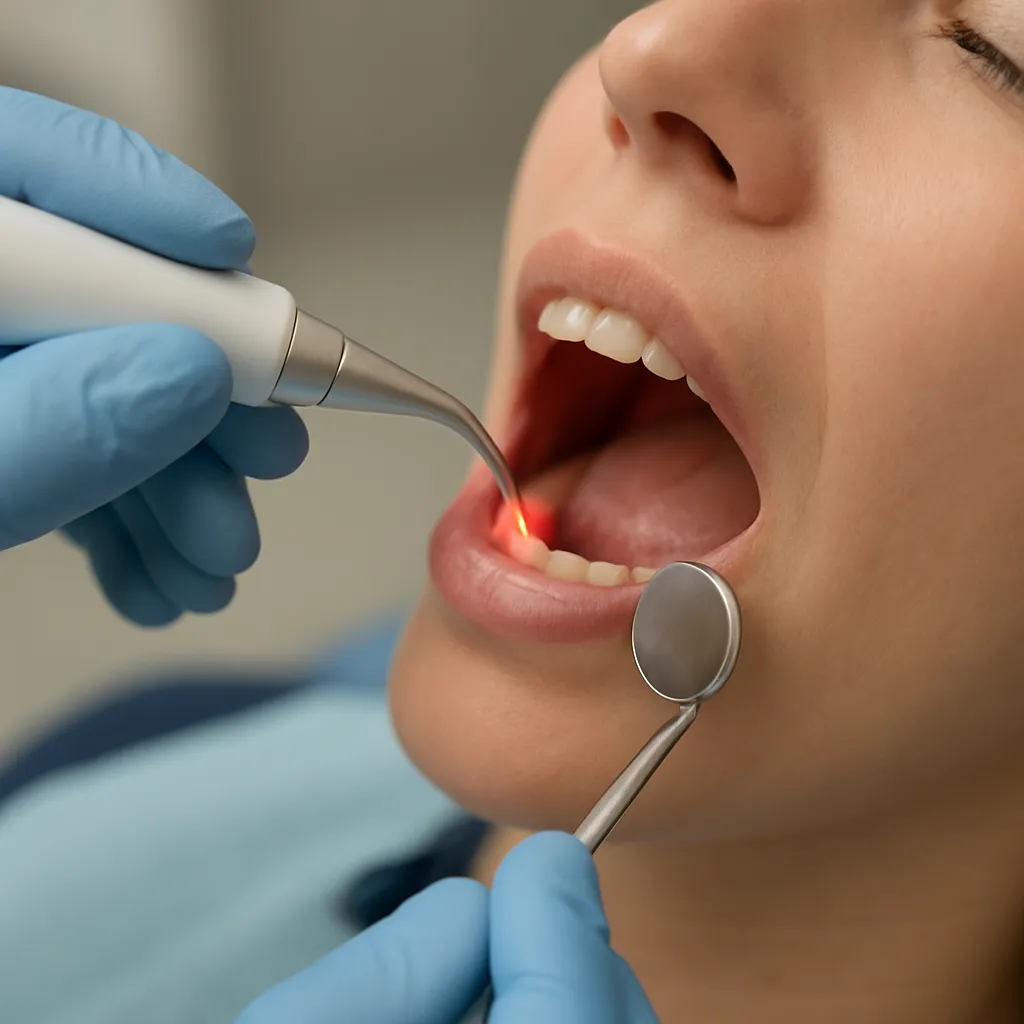
Stosowanie lasera w leczeniu próchnicy otwiera nowe możliwości terapeutyczne w gabinecie stomatologicznym. Ta zaawansowana technologia pozwala na precyzyjne usuwanie zmienionej próchnicowo strukturę zęba przy jednoczesnym zachowaniu otaczających tkanek. W poniższych sekcjach przedstawiono kluczowe aspekty mechanizmu działania, liczne zalety oraz możliwe wady metody laserowej, a także wskazania i przeciwwskazania do jej stosowania.
Mechanizm działania lasera w leczeniu próchnicy
Laser stomatologiczny wykorzystuje zjawisko fototermiczny lub fotomechaniczny, w zależności od rodzaju emitowanej wiązki. Podstawowe elementy technologii to źródło światła o określonej długości fali oraz system optyczny, który kieruje energię wiązki na leczony obszar. Dzięki temu uzyskuje się:
- Skoncentrowane promieniowanie, zdolne do selektywnego usuwania zainfekowanej tkanki;
- Kontrolowane wgrzewanie powierzchni, co minimalizuje niepożądane odkształcenia zdrowych tkanek;
- Stymulację komórkową, zwaną bioaktywacją, sprzyjającą procesom regeneracyjnym w obrębie zęba i dziąseł.
Preparacja ubytku to proces trwający zwykle krócej niż metoda tradycyjnego wiertła, a jednocześnie zapewniający precyzja w usuwaniu próchnicy w trudno dostępnych miejscach. Nowoczesne systemy laserowe wykazują zdolność do eliminacji bakterii bez potrzeby użycia dodatkowych środków chemicznych.
Zalety leczenia próchnicy metodą laserową
Wdrożenie laseroterapii w codziennej praktyce stomatologicznej niesie za sobą szereg korzyści dla pacjenta i lekarza:
- Minimalna inwazyjność – wiązka lasera umożliwia eliminację próchnicy bez kontaktu mechanicznego z zębem, co znacząco zmniejsza ryzyko mikropęknięć i nadwrażliwości.
- Bezbolesność zabiegu – w wielu przypadkach stosowanie lasera eliminuje konieczność znieczulenia; pacjent odczuwa jedynie delikatne ciepło.
- Sterylność pola zabiegowego – wysoka temperatura w miejscu naświetlania niszczy większość drobnoustrojów, zmniejszając ryzyko powikłań infekcyjnych.
- Lepsza adaptacja materiału wypełniającego – gładkie ścianki ubytku ułatwiają przyleganie kompozytów lub materiałów glass-jonomerowych.
- Komfort pacjenta – brak wibracji boru i charakterystycznego odgłosu wiertła redukuje lęk przed zabiegiem.
- Możliwość leczenia w trudno dostępnych miejscach – laser sprawdza się w mikrootworach i szczelinach międzyzębowych.
- Terminowość procedury – krótszy czas pracy przekłada się na większą liczbę zrealizowanych wizyt w ciągu dnia.
Co istotne, leczenie laserowe sprzyja także profilaktyce wtórnej próchnicy dzięki usunięciu osadów i gładkiemu wypolerowaniu bruzd zębowych.
Wady i ograniczenia stosowania lasera
Mimo licznych przewag, technologia laserowa ma też swoje ograniczenia:
- Koszt urządzeń – zakup i serwis lasera to wysokie nakłady inwestycyjne, które mogą ograniczać dostępność tej metody w mniejszych gabinetach.
- Potrzeba szkolenia – operator musi posiadać odpowiednie przeszkolenie oraz doświadczenie, aby bezpiecznie i skutecznie wykonywać zabiegi.
- Ograniczenia anatomiczne – w przypadku głębokich ubytków lub skomplikowanych kanałów korzeniowych laser może nie zastąpić tradycyjnych narzędzi mechanicznych.
- Brak standaryzacji – różne rodzaje i długości fal lasera (er, Nd:YAG, diodowe) mają odmienne właściwości, co wymaga dostosowania protokołów leczenia.
- Możliwość przegrzania tkanek – przy niewłaściwym ustawieniu parametrów wzrasta ryzyko uszkodzenia miazgi i otaczających struktur.
W związku z powyższym istotne jest wyważenie korzyści i ryzyka przed wdrożeniem metody oraz indywidualizacja planu leczenia.
Wskazania i przeciwwskazania do terapii laserowej
Leczenie próchnicy laserem zaleca się przede wszystkim u pacjentów:
- z lękiem przed tradycyjnym znieczuleniem i wiertłem,
- dysponujących alergią na środki miejscowo znieczulające,
- mających trudności w utrzymaniu stałej pozycji podczas zabiegu (dzieci, osoby starsze),
- o podwyższonym ryzyku bakteriemii – po zabiegach kardiologicznych lub przy wadach serca.
Jednakże istnieją także contraindications:
- Ciąża – promieniowanie lasera może wpływać na rozwój płodu, choć dowody są nadal niejednoznaczne.
- Aktywne choroby tkanki miazgi – głębokie zmiany wymagają najczęściej terapii endodontycznej.
- Niekontrolowana cukrzyca – zaburzenia gojenia mogą podnieść ryzyko powikłań.
- Epilepsja fotogenna – światło lasera może prowokować napady u wrażliwych pacjentów.
Perspektywy rozwoju technologii laserowej w stomatologii
Dynamiczny postęp w dziedzinie optoelektroniki otwiera drogę do coraz bardziej zaawansowanych systemów laserowych. Obserwuje się:
- Integrację z systemami CAD/CAM – umożliwia precyzyjne planowanie zabiegów i projektowanie uzupełnień protetycznych.
- Nowe długości fali – opracowywane lasery o zmiennej długości pozwolą na jeszcze lepsze dopasowanie do konkretnej procedury.
- Połączenie z diagnostyką – lasery low-level mogą służyć również do wczesnego wykrywania próchnicy poprzez analizę odbicia światła.
- Rozwój fotobiomodulacji – stymulacja tkanek miękkich i kostnych w celu przyspieszenia gojenia po zabiegach.
Przyszłość stomatologii laserowej jawi się jako połączenie efektywnośći, bezpieczeństwa i komfortu leczenia, co sprawia, że coraz więcej gabinetów decyduje się na inwestycję w tę innowacyjną technologię.